درماتیت تماسی
بررسی اجمالی درماتیت
— درماتیت به عنوان التهاب پوست که منجر به قرمزی، خارش و/یا پوسته پوسته میشود، تعریف میشود. درماتیت تماسی به درماتیت اطلاق می شود که در اثر تماس بین پوست و یک ماده ایجاد می شود. این ماده می تواند یک آلرژن (ماده ای که واکنش آلرژیک ایجاد می کند) یا یک محرک (ماده ای که به پوست آسیب می رساند) باشد. محرک ها مسئول تقریباً 80 درصد موارد درماتیت تماسی هستند.
در بیشتر موارد، اقدامات خودمراقبتی و درمان دارویی می تواند علائم را کنترل کرده و از عوارض درماتیت تماسی جلوگیری کند.
درماتیت تماسی تحریک کننده
— درماتیت تماسی تحریککننده زمانی اتفاق میافتد که پوست در تماس مستقیم با مادهای قرار میگیرد که از نظر فیزیکی، مکانیکی یا شیمیایی پوست را تحریک میکند و باعث میشود که سد طبیعی پوست مختل شود.
علت
— شایعترین علل درماتیت تحریککننده محصولاتی هستند که به صورت روزانه استفاده میشوند، از جمله صابون، پاککنندهها، و الکل مالشی. افراد مبتلا به سایر بیماری های پوستی، مانند درماتیت آتوپیک (اگزما) یا پوست خشک، در معرض بیشترین خطر هستند، اگرچه هر کسی ممکن است به درماتیت تحریک کننده مبتلا شود.
علائم
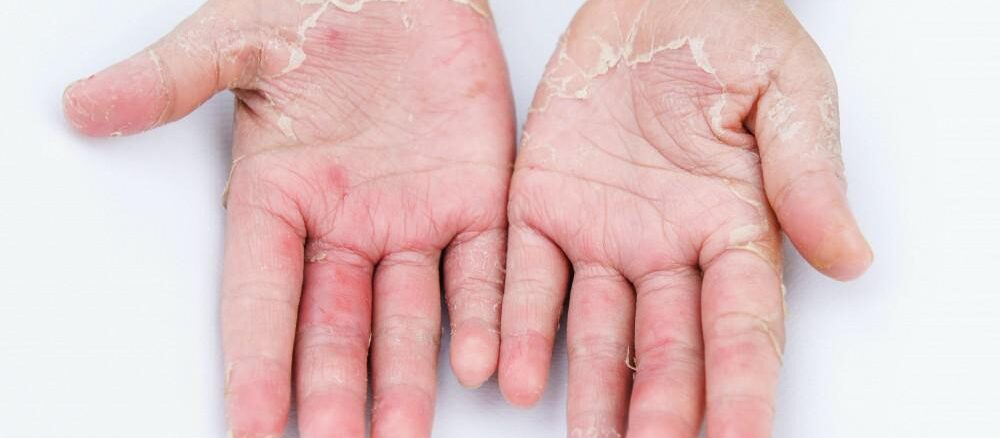
– محرکهای خفیف باعث قرمزی، خشکی، شکاف (ترکهای کوچک) و خارش میشوند. محرک های قوی ممکن است باعث تورم، ترشح، حساسیت یا تاول شوند (تصویر 1). دست ها معمولاً در بین انگشتان تحت تأثیر قرار می گیرند. درماتیت تحریککننده میتواند روی صورت، بهویژه پوست نازک پلکها نیز تأثیر بگذارد.
تشخیص
— تشخیص درماتیت تماسی محرک معمولاً بر اساس شرح حال و معاینه فیزیکی فرد است. در برخی موارد، آزمایش پچ (استفاده از مقدار کمی از یک ماده روی پوست) ممکن است برای تعیین اینکه آیا درماتیت از نوع آلرژیک یا محرک است، توصیه می شود. تست پچ باید توسط یک متخصص پوست یا آلرژیست که در این روش آموزش دیده است انجام شود.
رفتار
— هدف درمان درماتیت تماسی تحریککننده، بازگرداندن سد طبیعی پوست و محافظت از پوست در برابر آسیبهای آینده است. کاهش یا اجتناب از قرار گرفتن در معرض محرک های شناخته شده ضروری است. در برخی موارد، صرفاً کاهش استفاده از صابون و استفاده از کرم یا پماد نرم کننده، علائم را کاملاً کاهش می دهد. پوشیدن دستکش هنگام کار با محرک ها نیز ممکن است کمک کننده باشد.
در موارد شدیدتر، کورتیکواستروئیدهای موضعی (استروئیدها) ممکن است توصیه شود. کرم ها و پمادهای استروئیدی در انواع قوت ها (قدرت ها) موجود هستند. کمترین قدرت آن در ایالات متحده بدون نسخه در دسترس است (به عنوان مثال، کرم هیدروکورتیزون 1٪). فرمولاسیون های قوی تر نیاز به نسخه دارند.
درمانهای استروئیدی برای درماتیت تماسی زمانی مؤثرتر هستند که استفاده شوند و با یک مانع مانند پوشش پلاستیکی، یک پانسمان (مثلاً Telfa)، دستکشهای نخی یا ژل نفتی پوشانده شوند.
درماتیت تماسی آلرژیک
— درماتیت تماسی آلرژیک زمانی رخ میدهد که پوست در تماس مستقیم با یک آلرژن باشد. این سیستم ایمنی بدن را فعال می کند که باعث التهاب می شود. درماتیت تماسی آلرژیک می تواند پس از قرار گرفتن در معرض یک محصول جدید یا پس از استفاده از یک محصول برای ماه ها یا سال ها رخ دهد. آلرژن های ضعیف نیاز به قرار گرفتن در معرض هفته ها تا ماه ها قبل از ایجاد درماتیت دارند. بیمار می تواند با ارائه سابقه مواجهه به پیدا کردن علت درماتیت تماسی آلرژیک کمک کند. به عنوان مثال، اگر بیمار با شروع ناگهانی درماتیت تماسی آلرژیک همراه با تاول مراجعه کند، سابقه قرار گرفتن در معرض گیاه بسیار مفید است. در مقابل، درماتیت تماسی آلرژیک مزمن همراه با قرمزی و ضخیم شدن پوست، قرار گرفتن در معرض اقلام روزمره مانند لباس، کفش، لوازم آرایشی و فلزات باید ذکر شود.
آلرژن های رایج
پیچک سمی، بلوط سمی و سماق سمی حاوی روغنی به نام اوروشیول هستند که شایعترین علت درماتیت تماسی آلرژیک است. میوه جینکو و پوست انبه نیز حاوی اوروشیول هستند و می توانند باعث درماتیت تماسی آلرژیک شوند. (به “آموزش بیمار: پیچک سمی (فراتر از اصول)” مراجعه کنید.)
سایر آلرژن های رایج عبارتند از نیکل در جواهرات (تصویر 2 و تصویر 3)، عطرها و لوازم آرایشی، اجزای لاستیک، لاک ناخن، و مواد شیمیایی موجود در کفش (چه چرمی و چه مصنوعی) (تصویر 4).
درماتیت تماسی آلرژیک نیز میتواند توسط برخی داروها از جمله کرم هیدروکورتیزون، کرمهای آنتیبیوتیک (نامهای تجاری نمونه: نئوسپورین، باسیتراسین)، بنزوکائین و تیمروسال ایجاد شود. شوینده های لباس یکی از علل غیر معمول درماتیت تماسی آلرژیک هستند.
علائم
— علائم شامل خارش شدید و بثورات برجسته قرمز است. بثورات در موارد شدید ممکن است تاول بزنند. بثورات معمولاً محدود به نواحی است که در تماس مستقیم با ماده حساسیت زا بوده است، اما اگر ماده حساسیت زا به آن نواحی روی دست فرد منتقل شده باشد، راش می تواند در سایر نواحی بدن ظاهر شود (تصویر 5). شستن ماده حساسیت زا با آب و صابون معمولاً می تواند از انتشار آن جلوگیری کند.
بثورات معمولاً در عرض 12 تا 48 ساعت پس از قرار گرفتن در معرض آلرژن ظاهر می شود، اگرچه در برخی موارد ممکن است تا دو هفته ظاهر نشود. به ندرت، بثورات برای ماه ها یا سال ها باقی می ماند، که شناسایی علت واکنش را دشوار می کند.
تشخیص
— تشخیص درماتیت تماسی آلرژیک بر اساس شرح حال و معاینه فیزیکی فرد است. اگر علائم پس از از بین بردن آلرژن بهبود یابد، این تشخیص را تایید می کند. آزمایش پچ ممکن است در برخی موارد توصیه شود و معمولا توسط متخصص پوست یا آلرژیست انجام می شود.
رفتار
— درماتیت تماسی آلرژیک معمولاً در عرض دو تا چهار هفته پس از حذف آلرژن برطرف میشود، اگرچه در برخی موارد ممکن است زمان بیشتری طول بکشد. اقدامات متعددی می تواند علائم را در این مدت به حداقل برساند و به کنترل علائم در افرادی که درماتیت تماسی آلرژیک مزمن دارند کمک کند.
●در صورت امکان، تمام قرار گرفتن در معرض آلرژن را شناسایی و متوقف کنید.
●حمام بلغور جو دوسر یا لوسیون های تسکین دهنده مانند لوسیون کالامین می توانند در موارد خفیف تسکین دهند. برای افرادی که علائم آزاردهندهتری دارند، پانسمان مرطوب یا مرطوب توصیه میشود، بهویژه زمانی که از ناحیه آسیبدیده مایع ترشح میشود و پوسته پوسته میشود. چنین پانسمان هایی تسکین دهنده هستند و خارش را تسکین می دهند، قرمزی را کاهش می دهند، پوسته ها را به آرامی از بین می برند و از آسیب اضافی ناشی از خراش جلوگیری می کنند.
● کورتیکواستروئیدهای موضعی (استروئیدها) ممکن است برای افرادی که علائم خفیف تا متوسط دارند توصیه شود. کرم ها و پمادهای استروئیدی در انواع قوت ها (قدرت ها) موجود هستند. کمترین قدرت آن در ایالات متحده بدون نسخه در دسترس است (به عنوان مثال، کرم هیدروکورتیزون 1٪). فرمولاسیون های قوی تر نیاز به نسخه دارند.
در افراد مبتلا به درماتیت شدید، ممکن است یک دوره کوتاه از قرصهای استروئیدی (مثلا پردنیزون) برای کنترل علائم توصیه شود.
از مصرف آنتی هیستامین های موضعی (نام تجاری نمونه: بنادریل) باید خودداری کرد زیرا می تواند باعث درماتیت تماسی شود.
[۶:۳۸ بعدازظهر, ۱۴۰۱/۵/۲۷] Asgharyan: درماتیت لاتکس
— لاتکس مایعی است که توسط درختان لاستیکی تولید میشود و به محصولات مختلفی از جمله دستکش، بادکنک و کاندوم تبدیل میشود. در برخی افراد، قرار گرفتن در معرض این محصولات و برخی دیگر می تواند باعث درماتیت تماسی شود که یک واکنش تحریک کننده یا آلرژیک است. به طور معمول، یک فرد ممکن است یک واکنش آلرژیک بالقوه تهدید کننده زندگی به لاتکس ایجاد کند.
درماتیت تحریک کننده
— درماتیت تحریککننده معمولاً روی دستهای افرادی که از لاتکس یا سایر دستکشهای لاستیکی استفاده میکنند رخ میدهد، اما مشکل از لاتکس نیست. این دستکش ها – چه حاوی لاتکس باشند و چه نباشند – اغلب حاوی مواد افزودنی شیمیایی هستند که پوست را تحریک می کنند. همچنین، دستکشها رطوبت را روی پوست نگه میدارند و آن را نرمتر و در برابر محرکها آسیبپذیرتر میکنند. ترکیب این عوامل می تواند منجر به درماتیت شود.
علائم درماتیت لاستیک تحریک کننده یا لاتکس شامل قرمزی و خارش روی پوست است. ممکن است خشکی و ترک نیز وجود داشته باشد.
افراد مبتلا به درماتیت تحریکی اغلب معتقدند که به لاتکس حساسیت دارند و سپس متوجه می شوند که درماتیت آنها حتی زمانی که از دستکش های بدون لاتکس استفاده می کنند نیز رخ می دهد. برای آنها، درمان شامل پرهیز از محصولات حاوی محرک و استفاده از کرم یا پماد نرم کننده است.
حساسیت به لاتکس
— حساسیت واقعی به لاتکس واکنش متفاوتی نسبت به درماتیت تحریککننده ایجاد میکند. آلرژی به لاتکس می تواند باعث کهیر (برآمدگی، قرمزی و خارش پوست)، تحریک یا احتقان بینی و چشم، آسم و حتی یک واکنش تهدید کننده زندگی به نام آنافیلاکسی شود. همچنین، افرادی که حساسیت به لاتکس دارند اغلب به میوه ها یا سبزیجاتی که حاوی پروتئین هایی مشابه پروتئین های موجود در لاتکس هستند، واکنش های آلرژیک دارند. این غذاها شامل موز، کیوی، آووکادو، شاه بلوط، پاپایا، سیب زمینی و گوجه فرنگی است. (به «آلرژی به لاتکس: اپیدمیولوژی، تظاهرات بالینی و تشخیص مراجعه کنید».)
تشخیص
— برای تشخیص آلرژی به لاتکس، ارائهدهندگان مراقبتهای بهداشتی تا آنجا که ممکن است درباره واکنشهای یک فرد زمانی که در گذشته در معرض لاتکس و آلرژنهای مربوطه قرار گرفتهاند، یاد میگیرند. اگر این الگو نشان دهنده حساسیت به لاتکس باشد، معمولاً با استفاده از آزمایش خون یا پوست، آلرژی را تأیید می کنند. در ایالات متحده، روش ترجیحی برای تشخیص حساسیت به لاتکس از طریق آزمایش خون است. در سایر نقاط جهان، تشخیص را می توان با آزمایش های پوستی با استفاده از مشتقات لاتکس انجام داد، اما چنین محصولات آزمایشی به راحتی در ایالات متحده در دسترس نیستند. تشخیص حساسیت به لاتکس معمولا توسط متخصص آلرژی انجام می شود
رفتار
— درمان اولیه آلرژی به لاتکس پرهیز از همه محصولات حاوی لاتکس است. دستکش های معاینه غیر لاتکس به طور گسترده ای در دسترس هستند، و استفاده از آستر دستکش نیز ممکن است یک رویکرد موثر باشد. (به “آلرژی لاتکس: مدیریت” مراجعه کنید.)
از کاندوم های غشایی طبیعی (که گاهی اوقات پوست گوسفند نامیده می شود) ممکن است به جای کاندوم های لاتکس استفاده شود و برای جلوگیری از بارداری موثر است. با این حال، کاندوم های غشایی طبیعی در برابر بیماری های مقاربتی مانند HIV، سوزاک و کلامیدیا محافظت نمی کنند. (به «آموزش به بیمار: روشهای مانعی و پری کویتال کنترل بارداری (فراتر از اصول)» مراجعه کنید.)
افراد مبتلا به آلرژی جدی به لاتکس باید همیشه از یک دستبند، گردنبند یا برچسب هشدار مشابه استفاده کنند. اگر واکنشی رخ دهد و فرد آنقدر بیمار باشد که نمیتواند شرایط خود را توضیح دهد، این به پاسخ دهندگان کمک میکند تا مراقبت مناسب را در سریعترین زمان ممکن ارائه دهند. این اقدام به ویژه در کودکان اهمیت دارد. برچسب هشدار باید شامل فهرستی از آلرژی های شناخته شده و همچنین نام و شماره تلفن تماس اضطراری باشد.
افراد مبتلا به آلرژی به لاتکس باید پزشکان، دندانپزشکان و سایر ارائه دهندگان مراقبت های بهداشتی را در مورد آلرژی خود مطلع کنند. به برخی از بیماران توصیه می شود که یک کیت آنافیلاکسی (حاوی اپی نفرین که می تواند زیر پوست تزریق شود) به عنوان یک اقدام احتیاطی همراه داشته باشند. (به “آموزش بیمار: استفاده از خود تزریق کننده اپی نفرین” مراجعه کنید
درماتیت
درماتیت چیست؟
— درماتیت نوعی بثورات پوستی است که میتواند پس از تماس پوست با چیزی که آن را تحریک میکند یا چیزی که به آن حساسیت دارید، ایجاد شود.
چیزهایی که پوست را تحریک می کنند را می توان در محصولاتی که هر روز استفاده می کنید، مانند صابون ها یا پاک کننده ها، یافت. برخی از مواردی که می توانند باعث ایجاد حساسیت پوستی شوند عبارتند از:
●داروها، عطرها یا لوازم آرایشی خاص
●فلز در برخی از جواهرات
●گیاهانی مانند پیچک سمی و بلوط سمی
گاهی اوقات ممکن است اولین باری که چیزی را لمس می کنید، جوش ایجاد کنید. اما ممکن است از چیزی که قبلا استفاده کرده اید بدون هیچ مشکلی راش ایجاد شود.
چه علائم دیگری را باید رعایت کنم؟
— اگر جوش دارید، ممکن است پوست شما خشک، خارش یا ترک خورده باشد (تصویر 1). در افرادی که پوست روشن دارند، بثورات اغلب قرمز است. در افرادی که پوست تیرهتری دارند، ممکن است بنفش، قهوهای، خاکستری یا سیاه به نظر برسد (تصویر 2). اگر بثورات شما ناشی از آلرژی است، ممکن است در جایی که جوش دارید، مقداری تورم یا تاول نیز داشته باشید.
علائم شدید عبارتند از:
●درد
●تورم گسترده
●تاول، ترشح یا پوسته پوسته شدن پوست
برای خلاص شدن از شر درماتیت چه کنم؟
– تو می توانی:
●از استفاده یا لمس هر چیزی که ممکن است باعث ایجاد راش شما شده باشد خودداری کنید
●پوست خود را از هر چیزی که ممکن است آن را تحریک کند یا آلرژی ایجاد کند محافظت کنید. به عنوان مثال، اگر نیاز به کار با صابون های خشن دارید، دستکش بپوشید.
● سعی کنید از محصولات تسکین دهنده پوست برای کمک به رفع خارش و ناراحتی استفاده کنید. مواردی که ممکن است کمک کند عبارتند از:
کرم مرطوب کننده غلیظ و بدون بو یا ژله نفتی
• نوع خاصی از حمام به نام حمام بلغور جو دوسر
آیا باید به پزشک یا پرستار مراجعه کنم؟
— اگر بثورات در عرض ۲ هفته از بین نرفت یا بدتر شد، به پزشک یا پرستار خود مراجعه کنید. پزشک می تواند به شما کمک کند تا بفهمد چه چیزی می تواند باعث ایجاد بثورات پوستی شما شود.
بثورات پوستی چگونه درمان می شوند؟
— ممکن است پزشک شما درمان ها یا داروهای مختلفی را برای کمک به راش شما تجویز کند. این موارد می تواند شامل موارد زیر باشد:
●کرم ها و پمادهای استروئیدی – اینها با استروئیدهایی که برخی از ورزشکاران به طور غیرقانونی مصرف می کنند یکسان نیستند. روی پوست می روند و خارش و قرمزی را برطرف می کنند.
●قرصهای استروئیدی – اگر بثورات شدید باشد، ممکن است لازم باشد این قرصها را برای مدت کوتاهی مصرف کنید. اما پزشک یا پرستار شما می خواهد شما را در اسرع وقت قرص های استروئیدی را حذف کند. اگرچه این داروها کمک می کنند، اما می توانند مشکلات خود را نیز ایجاد کنند.
● پانسمان های مرطوب یا مرطوب – این پانسمان ها می توانند برای پوستی که پوسته پوسته شده یا تراوش می کند مفید باشد. برای استفاده از یک پانسمان مرطوب یا مرطوب، باید 2 لایه لباس بپوشید. ابتدا یک لایه لباس نخی مرطوب روی بثورات پوستی خود بپوشید. سپس یک لایه لباس خشک روی لباس های مرطوب می پوشید. افرادی که به این پانسمان ها نیاز دارند، اغلب آنها را شب هنگام خواب می پوشند.
دکتر اصغریان
فوق تخصص آسم ،آلرژی و ایمونولوژی
رتبه اول بورد فوق تخصص دانشگاه تهران
منبع :
2022 UpToDate
برای مشاهده مطالب آموزشی دکتر اصغریان در اینستاگرام اینجا را کلیک کنید
برای مشاهده مقاله با عنوان بیماریهای پوستی در بارداری اینجا را کلیک کنید .